Ongle incarné (onychocryptose) : causes, phases, traitements chirurgicaux et prévention
L’ongle incarné — ou onychocryptose — est une pathologie fréquente du gros orteil dans laquelle un fragment d’ongle pénètre dans le bourrelet cutané latéral, provoquant douleur, inflammation et, à terme, complications infectieuses. Il évolue en trois phases progressives et nécessite une prise en charge médicale dès les premiers signes pour éviter la récidive ou la chirurgie.
Un avis dermatologique permet d’évaluer la cause, le stade et l’indication chirurgicale éventuelle.
📅 Téléconsultation avec le Dr Rousseau
Téléchargez le guide complet
ONGLE INCARNE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…
Sommaire :
Définition |
Causes |
3 phases évolutives |
Complications |
Populations à risque |
Traitement médical |
Traitement chirurgical |
Prévention |
Questions fréquentes
Qu’est-ce qu’un ongle incarné ?
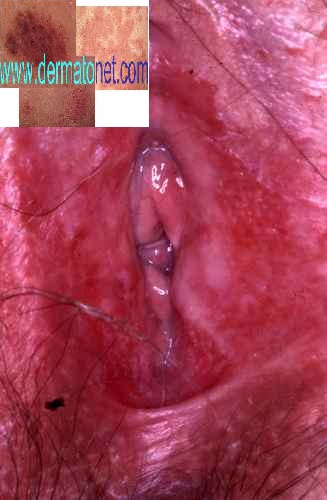
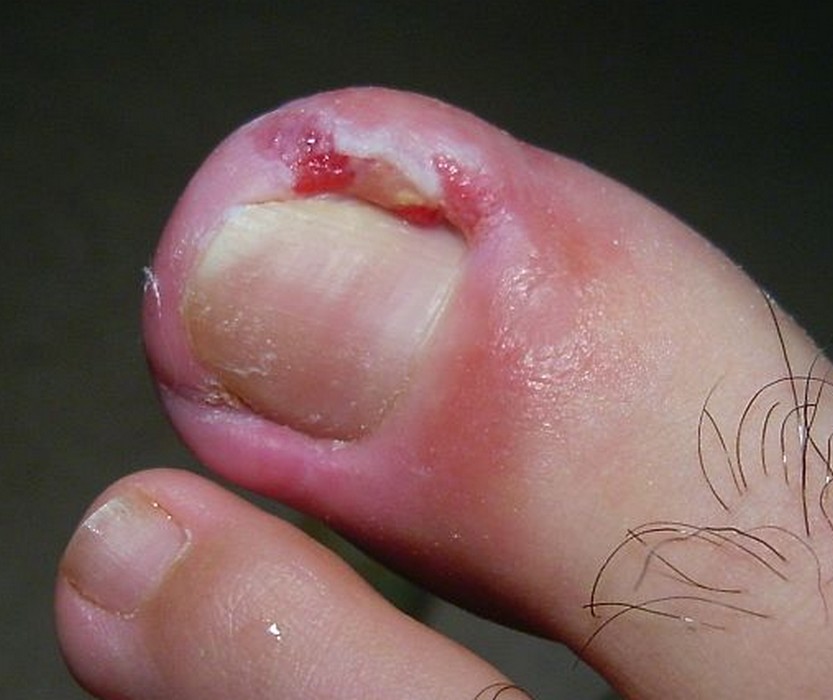
L’ongle incarné est caractérisé par la pénétration d’un bord ou d’une pointe de l’ongle dans le tissu cutané latéral (bourrelet péri-unguéal), provoquant une réaction inflammatoire locale. Le terme médical est onychocryptose. L’ongle le plus souvent atteint est celui du gros orteil, bien que les autres orteils puissent également être concernés.
| Terme | Définition |
|---|---|
| Onychocryptose | Terme médical de l’ongle incarné — du grec onyx (ongle) et kryptos (caché) |
| Bourrelet péri-unguéal | Tissu cutané entourant l’ongle dans lequel pénètre le fragment d’ongle incarné |
| Botryomycome | Bourgeon charnu saignotant qui peut se former au stade chronique — voir page dédiée |
| Matrice | Zone de croissance de l’ongle à sa racine — cible des traitements chirurgicaux définitifs |
Causes et facteurs favorisants
| Cause | Mécanisme |
|---|---|
| Coupe des ongles incorrecte | Ongles coupés trop courts et biais dans les coins — la repousse pénètre dans le bourrelet latéral. Règle : couper les ongles au carré, en laissant légèrement dépasser les coins |
| Chaussures inadaptées | Bout pointu, talons hauts, chaussures de sécurité à embout métallique — compression latérale de l’ongle contre le bourrelet |
| Médicaments | Isotrétinoïne, inhibiteurs de protéase (indinavir), rétinoïdes — fragilisation et modifications de la croissance unguéale |
| Hypertrophie des bourrelets latéraux | Fréquente chez les nourrissons, enfants et adolescents — le bourrelet vient au contact de l’ongle plutôt que l’inverse |
| Morphologie de l’ongle | Ongle en tuile (courbure excessive), ongle en pince — bords latéraux qui s’enroulent dans le bourrelet |
| Désaxation de l’orteil | Fréquente chez les personnes âgées avec arthrose — modification de l’axe du gros orteil aggravant le conflit ongle-bourrelet |
| Prédisposition familiale | Morphologie unguéale et cutanée héritée — récidives fréquentes malgré une bonne hygiène de coupe |
Les 3 phases évolutives de l’ongle incarné
| Phase | Signes cliniques | Conduite à tenir |
|---|---|---|
| Phase 1 — Inflammatoire | Légère rougeur, gonflement modéré, douleur à la pression sur le bourrelet latéral — l’ongle rentre dans la peau à proximité de la zone douloureuse | 🟢 Traitement médical local suffisant — bains de pieds + antiseptique + consultation rapide |
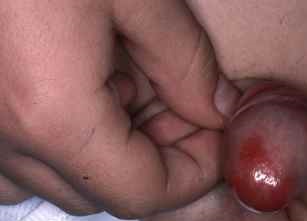
| Phase 2 — Infectieuse | Rougeur et gonflement accentués — début de panaris possible — écoulement purulent — douleur permanente | 🟡 Antibiothérapie locale ± orale — évaluation chirurgicale |
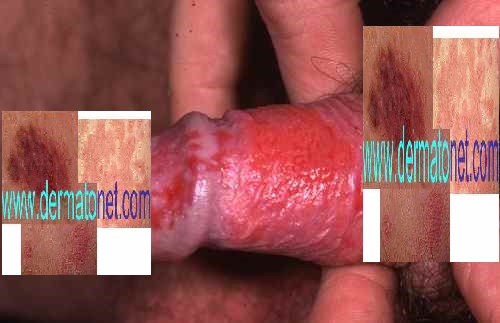
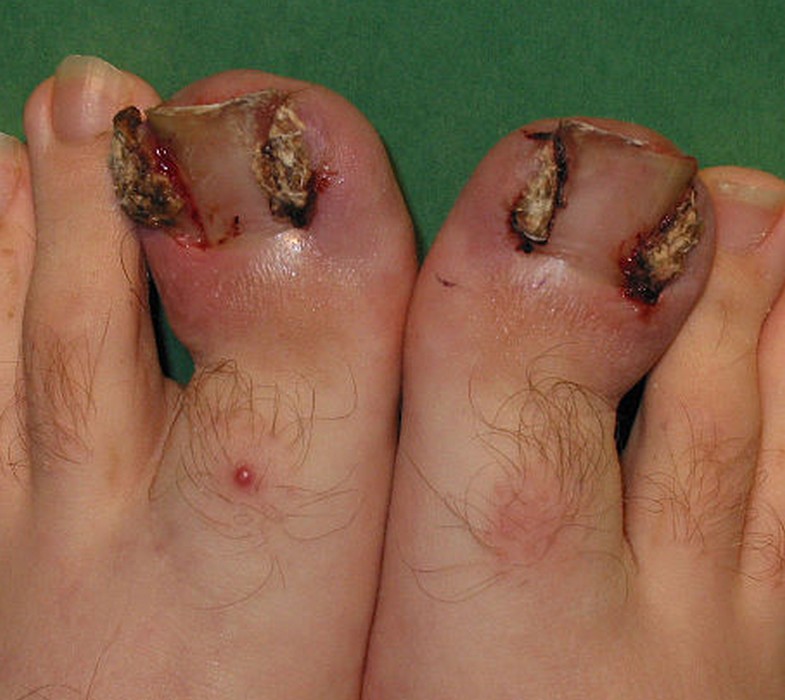
| Phase 3 — Chronique | Bourrelets péri-unguéaux très gonflés — botryomycome (bourgeon charnu saignotant) — ulcération possible — risque osseux chez le diabétique | 🔴 Traitement chirurgical nécessaire — urgence chez le diabétique |
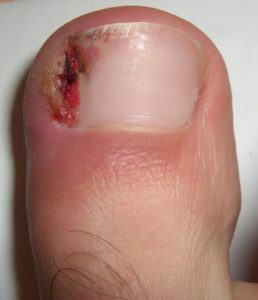
Complications possibles
| Complication | Description |
|---|---|
| Panaris | Infection suppurée du bourrelet péri-unguéal — nécessite souvent un drainage chirurgical |
| Botryomycome | Bourgeon charnu rouge et saignotant au niveau du bourrelet — granulome pyogénique réactionnel à l’inflammation chronique |
| Érysipèle | Infection bactérienne cutanée extensive de l’orteil ou du pied — nécessite une antibiothérapie orale urgente |
| Ulcération | Perte de substance cutanée — particulièrement grave chez le patient diabétique ou artéritique |
| Ostéite / ostéo-arthrite | Atteinte osseuse et articulaire de la phalange distale — complication sévère nécessitant une prise en charge spécialisée urgente |
Populations à risque et spécificités
| Population | Particularité | Attitude recommandée |
|---|---|---|
| Nourrissons et jeunes enfants | Hypertrophie des bourrelets latéraux — souvent régressif spontanément avec la croissance | Surveillance — soins antiseptiques — rarement chirurgical |
| Adolescents | Ongle incarné juvénile classique — lié à la croissance rapide et à la coupe incorrecte | Traitement médical en premier — chirurgie au phénol si récidives |
| Personnes âgées | Ongles en pince liés à l’arthrose — désaxation des orteils — fragilité cutanée | Suivi podologique régulier — avis chirurgical précoce |
| Patients diabétiques | Neuropathie périphérique masquant la douleur — cicatrisation altérée — risque infectieux majeur | Consultation urgente dès le stade 1 — surveillance podologique pluriannuelle systématique |
| Patients sous isotrétinoïne | Fragilité unguéale et péri-unguéale médicamenteuse — voir la page dédiée | Signaler la prise au médecin — soins préventifs renforcés |
📅 Consulter le Dr Rousseau pour votre ongle incarné
Traitement médical et podologique
En attendant la consultation ou en cas d’ongle incarné débutant (phase 1), des mesures simples peuvent limiter l’aggravation.
| Mesure | Modalité pratique |
|---|---|
| Bains de pieds antiseptiques | Eau tiède + savon antiseptique ou chlorhexidine — 10 à 15 minutes, 2 à 3 fois par jour — ramollit les tissus et réduit la charge bactérienne |
| Antiseptique local | Nettoyage de la zone avec un antiseptique doux après chaque bain — chlorhexidine aqueuse de préférence |
| Antibiothérapie locale | Fucidine® ou autre onguent antibiotique prescrit par le médecin — pansements adaptés pour « emballer » l’ongle et réduire le conflit |
| Antibiotiques oraux | Prescrits si infection établie — plusieurs études montrent que l’onguent seul suffit dans la majorité des cas — à réserver aux phases infectieuses avérées |
| Pinces métalliques ou bagues de résine | Posées par le pédicure-podologue (orthonyxie) — relèvent progressivement les bords de l’ongle — résultat temporaire mais peut éviter la chirurgie |
| Chaussures adaptées | Bout large, souple — éviter les bouts pointus, les talons hauts et les embouts métalliques de chaussures de sécurité |
Traitement chirurgical : trois techniques comparées
En cas de résistance au traitement médical, de récidives fréquentes, d’infection établie ou de botryomycome, le traitement chirurgical s’impose. Trois techniques sont disponibles — toutes réalisées sous anesthésie locale à la base de l’orteil avec pose d’un petit garrot.
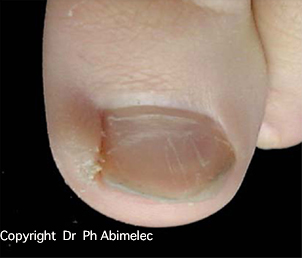
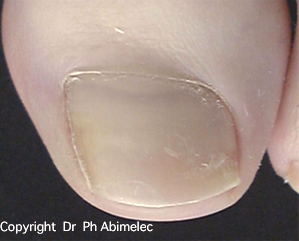
| Technique | Principe | Avantages | Inconvénients | Taux d’échec |
|---|---|---|---|---|
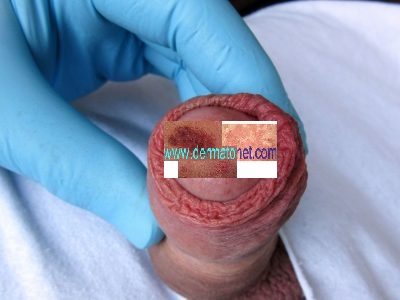
| Bistouri (chirurgie classique) | Résection d’un croissant cutané latéral + côté de l’ongle + matrice correspondante — sutures | Technique de référence — accessible en chirurgie de ville ou bloc opératoire | Douleurs post-opératoires importantes — arrêt de travail plusieurs jours — cicatrice | 3–5 % |
| Phénol (matricectomie chimique) | Résection de la languette d’ongle incarnée + destruction chimique définitive de la matrice au phénol | Réalisable en cabinet — anesthésie locale — peu ou pas de douleur post-op — pas d’arrêt de travail — aucune cicatrice visible — technique préférée | Cicatrisation par seconde intention (quelques semaines de pansements) | 2–3 % |
| Laser CO2 | Résection de la languette + destruction de la matrice par photocoagulation laser — sutures | Précision de la destruction matricielle — hémostase simultanée | Douleurs post-opératoires — cicatrice — nécessite un équipement laser spécialisé | Comparable au bistouri |
Prévention de l’ongle incarné
| Mesure préventive | Pourquoi |
|---|---|
| Couper les ongles au carré | Laisser légèrement dépasser les coins par rapport à la peau sous-jacente — ne jamais couper les coins dans les angles |
| Ne pas couper les ongles trop courts | Le bord libre doit rester légèrement au-delà du bourrelet cutané pour éviter la repousse incarnée |
| Porter des chaussures à bout large et souple | Éviter toute compression latérale du gros orteil — déconseiller chaussures pointues, talons hauts, embouts métalliques |
| Surveiller les modifications unguéales | Ongles qui s’épaississent, s’enroulent en tuile, orteil qui se désaxe — surveillance renforcée chez les personnes âgées et les diabétiques |
| Suivi podologique régulier | Indispensable pour les patients à risque (diabète, neuropathie, ongles en pince) — détection précoce des anomalies |
| Faux ongle après chute traumatique | En cas de perte d’un ongle de gros orteil, poser un faux ongle 3–4 mois après pour prévenir l’incarnation antérieure à la repousse |
Questions fréquentes
Puis-je traiter un ongle incarné moi-même sans consulter ?
Les premiers soins à domicile (bains de pieds, antiseptique, pansement, chaussures adaptées) peuvent soulager temporairement un ongle incarné débutant. Cependant, une consultation médicale ou podologique est fortement recommandée pour identifier la cause (malformation de l’ongle, médicament en cause, déformation…) et éviter l’aggravation. Les tentatives de résection à domicile sont déconseillées — elles aggravent souvent l’inflammation et le risque infectieux.
Quelle est la différence entre la chirurgie au phénol et la chirurgie au bistouri ?
Les deux techniques retirent la languette d’ongle incarnée et détruisent définitivement la portion de matrice correspondante. La différence principale est la méthode de destruction : le bistouri excise mécaniquement la matrice (points de suture nécessaires, douleurs post-op, arrêt de travail) ; le phénol la détruit chimiquement (pas de suture, cicatrisation spontanée, reprise immédiate des activités). Le phénol est généralement préféré pour son profil de tolérance supérieur et son taux d’échec légèrement inférieur.
L’opération de l’ongle incarné au phénol est-elle douloureuse ?
L’intervention est réalisée sous anesthésie locale à la base de l’orteil — l’orteil est insensibilisé avant tout geste. Pendant l’intervention, aucune douleur ne doit être ressentie. En post-opératoire, la technique au phénol entraîne généralement peu ou pas de douleur, sans nécessiter d’arrêt de travail dans la majorité des cas. Des pansements quotidiens pendant quelques semaines sont nécessaires le temps de la cicatrisation par seconde intention.
L’ongle incarné peut-il récidiver après l’opération ?
Le taux de récidive après matricectomie (phénol ou bistouri) est faible — 2 à 5 % selon la technique. La récidive survient lorsque la destruction de la matrice est incomplète. En cas de récidive, une nouvelle intervention est généralement proposée. Sans correction des facteurs favorisants (coupe, chaussures, morphologie), le risque d’une nouvelle incarnation sur un autre bord de l’ongle reste présent.
Quand faut-il absolument consulter en urgence pour un ongle incarné ?
Une consultation urgente s’impose si : la douleur est intense et permanente, un écoulement purulent apparaît (début de panaris), un bourrelet très gonflé ou un bourgeon charnu saignotant (botryomycome) se développe, une rougeur s’étend au-delà de l’orteil vers le pied (risque d’érysipèle), ou si le patient est diabétique — quelle que soit la sévérité apparente.
Voir aussi :
Panaris |
Botryomycome |
Érysipèle |
Isotrétinoïne |
Fucidine® |
Dr Abimelec — ongle incarné
📅 Consulter le Dr Rousseau en téléconsultation
Téléchargez le guide complet
ONGLE INCARNE
« Secrets de dermatologue » :
– Les erreurs à éviter
– Les routines quotidiennes
– Les facteurs de vie à améliorer
– Les causes
– Les traitements…